Метаболічний синдром - це справжня епідемія в більшості цивілізованих країн. Вивченням даної патології займаються фахівці вже багато років. На жаль, вилікувати МС на даний момент не представляється можливим, але при правильній терапії можна поліпшити стан здоров'я і уникнути ускладнень.

Небезпека метаболічного синдрому
Даний розлад не є окремим захворюванням, це комплексні патологічні зміни, які відбуваються на тлі ожиріння у всіх системах організму. В результаті метаболічних порушень хворий може страждати одночасно такими захворюваннями, як:
- гіпертонія;
- ожиріння;
- цукровий діабет;
- ішемія.
Такий "букет" патологій небезпечний для людини, оскільки загрожує розвитком таких серйозних наслідків:
- судинний атеросклероз;
- полікістоз яєчників;
- подагра;
- тромбоз;
- інсульт судин;
- інфаркт міокарда.
При МС клітини перестають сприймати гормон інсулін, в результаті чого він не може виконувати свою роботу. В результаті починається розвиток інсулінорезистентності, тобто нечутливості до інсуліну, внаслідок клітини погано засвоюють глюкозу, відбуваються серйозні зміни у всіх тканинах і органах.
Згідно зі статистичними даними, метаболічним синдромом найчастіше страждають чоловіки, а ризик розвитку даної патології у жінок зростає в п'ять разів під час менопаузи і після неї.
Окремо потрібно відзначити, що на сьогоднішній день ця патологія не лікується. Але при грамотному медичному підході, правильне харчування, здоровий спосіб життя можна на тривалий період стабілізувати стан.
Основні причини
Інсулін в організмі виконує різні функції. Але його головна задача - зв'язатися з рецепторами, розташованими в оболонці кожної клітини. Після цього починається транспортування глюкози з міжклітинної простору всередину клітини.
Іншими словами, інсулін допомагає глюкозі проникнути в клітину. Якщо рецептори з якої-небудь причини не реагують на інсулін, глюкоза починає накопичуватися в крові. В основі розвитку метаболічного синдрому лежить нечутливість до інсуліну, тобто інсулінорезистентність. Це явище може бути викликано різними причинами.
генетична схильність
У ряду людей нечутливість до інсуліну закладена на генетичному рівні. Гени, що несуть відповідальність за розвиток метаболічного синдрому, розташовані в 19 хромосомі. Мутації в цьому випадку можуть стати причиною того, що:
 у клітин недостатньо рецепторів, які відповідає за зв'язок з інсуліном;
у клітин недостатньо рецепторів, які відповідає за зв'язок з інсуліном;- рецептори стають нечутливі до інсуліну;
- імунна система сама починає виробляти антитіла, що блокують інсуліночутливості рецептори;
- підшлункова виробляє аномальний інсулін.
Існує теорія, згідно з якою зниження чутливості до інсуліну є результатом еволюції. Саме це властивість допомагає організму краще переживати голод. Але у сучасних людей при споживанні калорійної їжі через це розвивається ожиріння і, як наслідок, метаболічний синдром.
Дієта з високим вмістом жирів і вуглеводів
Є найважливішим фактором розвитку МС. Насичені жирні кислоти, які надходять разом з тваринними жирами, призводить до ожиріння. Крім того, жирні кислоти можуть стати причиною серйозних змін оболонки в клітці, роблячи їх нечутливими до дії інсуліну. А надмірно калорійне харчування стає причиною надходження глюкози і різних кислот в кров у великій кількості. Їх надлишок відкладається в жирових клітинах, підшкірній жировій клітковині, на тканинах, що також викликає зниження чутливості до інсуліну.
До інших причин відносять:
- Малорухливий спосіб життя. При зменшенні фізичної активності знижується швидкість всіх обмінних процесів. В результаті жирні кислоти блокують надходження глюкози в клітину, знижують чутливість мембрани клітини до інсуліну.
- Тривала гіпертонія. У цьому випадку порушується периферичний кровообіг.
- Пристрасть до низькокалорійної дієти. Якщо калорійність добового раціону менше 300 ккал, це стає причиною незворотних порушень в обміні речовин. Організм починає економити, нарощує запаси, що призводить до сильного жироотложению.
- Стреси. Тривалі психічні навантаження призводять до порушення нервової регуляції органів і тканин. Це призводить до збоїв у виробництві гормонів, в тому числі інсуліну.
- Тривалий прийом препаратів-антагоністів інсуліну, наприклад глюкагону, кортикостероїдів, оральних контрацептивів. Дані лікарські засоби зменшують поглинання тканинами глюкози, що викликає зниження чутливості до інсуліну.
- Передозування інсуліну при лікуванні цукрового діабету. При невірно підібраній дозі в крові накопичується велика кількість інсуліну. В результаті рецептори починають звикати до нього. Інсулінорезистентність в такому випадку - це своєрідний захист організму від високої концентрації інсуліну.
- Гормональні порушення. У жінок при підвищеному виробленні тестостерону, зниження естрогену жир починає накопичуватися за чоловічим типом. В результаті порушується робота судин, може з'явитися артеріальна гіпертензія.
- Зниження рівня гормонів щитовидки при гіпотиреоз також може стати причиною підвищеного рівня ліпідів в крові і розвитку інсулінорезистентності.
- Вікові зміни у чоловіків. З віком починає знижуватися вироблення тестостерону, що може стати причиною інсулінорезистентності, гіпертонії, ожиріння.
Симптоми метаболічного синдрому
Механізм розвитку даної патології виглядає наступним чином:
- Неправильне харчування і низька фізична активність призводять до порушення чутливості рецепторів, які взаємодіють з інсуліном.
- Далі підшлункова починає виробляти більше інсуліну, щоб подолати цю нечутливість, забезпечити клітини глюкозою.
- Розвивається надлишок інсуліну в крові. Це може стати причиною ожиріння, порушення ліпідного обміну, підвищення артеріального тиску.
- Чи не засвоєна глюкоза залишається в крові, що призводить до гіперглікемії. При високій концентрації глюкози відбувається руйнування білків, поява вільних радикалів - вони пошкоджують клітинну оболонку і викликають передчасне старіння.
При цьому хвороба починає розвиватися непомітно, оскільки не викликає болю. Від цього МС стає більш небезпечним. Є ряд суб'єктивних відчуттів, на які потрібно звернути увагу:
 Поганий настрій при голоді. Через низький надходження глюкози в клітинах головного мозку може з'явитися дратівливість, напади агресії.
Поганий настрій при голоді. Через низький надходження глюкози в клітинах головного мозку може з'явитися дратівливість, напади агресії.- Підвищена стомлюваність. Занепад сил викликаний тим, що клітини не отримують глюкози і залишаються без джерела енергії. Причина такого голодування в тому, що механізм, який відповідає за транспортування глюкози, не працює.
- Вибірковість в їжі. Наприклад, коли м'ясо і овочі не викликають апетит, а людині постійно хочеться солодкого. Це пов'язано з потребою в глюкозі. Після споживання вуглеводів на деякий період настрій може бути краще. А овочі, білкова їжа викликають сонливість.
- Прискорене серцебиття. Підвищений рівень інсуліну прискорює серцебиття. На початку це призводить до потовщення стінок лівої половини, потім - до зношування м'язової стінки.
- Болі в серці. Відкладення холестерину в судинах призводить до порушення харчування серця і появі хворобливих відчуттів.
- Головний біль, яка пов'язана зі звуженням судин головного мозку. Спазм капілярів з'являється при підвищенні артеріального тиску або через звуження судин атеросклеротичної бляшкою.
- Нудота може бути викликана підвищенням внутрішньочерепного тиску через порушення відтоку крові з мозку.
- Жага і сухість у роті. Це результат гноблення слинних залоз при високій концентрації інсуліну в крові.
- Схильність до закрепів. Ожиріння органів і підвищений рівень інсуліну призводить до уповільнення роботи кишечника, погіршення виділення харчових соків. З цієї причини їжа може надовго затримуватися в травному тракті.
Також є і деякі зовнішні прояви МС. Наприклад, це абдомінальне ожиріння, тобто відкладення жиру в районі живота і плечей. Може з'явитися "пивний" живіт. Пам'ятайте, що жирова клітковина при даній патології накопичується як під шкірою, так і навколо внутрішніх органів. Вона не тільки здавлює їх, ускладнюючи роботу, а й виконує функцію ендокринних органів. Жир виділяє речовини, які можуть стати причиною запалення, підвищення рівня фібрину в крові, що підвищує ризик появи тромбів.
Абдомінальне ожиріння діагностують у разі, якщо окружність талії перевищує:
- 102 см - у чоловіків;
- 88 см - у жінок.
Також можуть з'явитися червоні плями на грудях і шиї - це ознака підвищеного тиску, яке пов'язане зі спазмами судин, викликаними надлишком інсуліну. Показники артеріального тиску найчастіше такі:
- систолічний, тобто верхнє, перевищує 130 мм рт. ст .;
- діастолічний, тобто нижня, перевищує 85 мм рт. ст.
діагностика MС
Лікуванням даного захворювання займаються лікарі-ендокринологи. Однак з урахуванням того, що в організмі пацієнта відбувається безліч різноманітних патологічних змін, можуть знадобитися консультації у кардіолога й дієтолога. Діагностика починається з опитування: на прийомі фахівець збере анамнез, складе історію хвороби.
А такі чинники допоможуть визначити, які саме причини привели до ожиріння і розвитку МС:
- умови життя;
- особливості харчування;
- зайва вага;
- страждають чи ожирінням родичі
- наявність серцево-судинних патологій;
- рівень артеріального тиску.
Далі проводиться визначення типу ожиріння, для цього лікар оглядає пацієнта.
При метаболічному синдромі жирові відкладення найчастіше зосереджені на передній черевній стінці, обличчі, тулубі. При гиноидном - жіночому типі ожиріння, зайві кілограми можуть відкладатися в нижній половині тіла, на стегнах і сідницях. Лікарі вимірюють окружність талії.
Про розвиток МС можуть сказати свідчення окружності талії. Діагноз ставиться, якщо:
- талія більше 102 см у чоловіків;
- більше 88 см - у жінок.

Якщо є спадкова схильність, то діагноз ожиріння ставлять при показниках:
- 94 см - для чоловіків;
- 80 см - для жінок.
Також вимірюється співвідношення об'єму талії до об'єму стегон. Даний показник не повинен перевищувати у чоловіків більше 1, у жінок - більше 0,8. Наприклад, окружність талії у жінки становить 85 см, окружність стегон - 100 см. Потрібно розділити 85 на 100, в результаті чого вийде 0,85. Даний показник говорить про ожиріння і початку розвитку МС.
Здійснюється зважування і вимір росту. Для обчислення індексу маси тіла використовують наступну формулу: ІМТ = вага (кг) / зріст (м) х2
Якщо індекс перебуває в межах 25-30, можна говорити про зайву вагу. Але якщо значення індексу перевищує 30, це говорить про ожиріння і розвитку МС.
Лабораторна діагностика метаболічного синдрому
Лікар призначає здачу крові. Наступні показники можуть вказати на проблему:
- Загальний холестерин перевищує 5,0 ммоль / л. Це може бути викликано проблемами з ліпідним обміном, нездатністю організму засвоювати жири. Висока концентрація холестерину також може бути пов'язана з підвищеним рівнем інсуліну, переїданням.
- Високомолекулярні ліпопротеїни (ЛПВЩ високої щільності) знижені менше 1 ммоль / л - у чоловіків і менше 1,3 ммоль / л - у жінок. ЛПВЩ є "хорошим" холестерином, він розчиняється, не відкладається на стінках судин.
- Низькомолекулярні ліпопротеїди (ЛПНЩ, або холестерин низької щільності) підвищено: більше 3,0 ммоль / л. Даний холестерин також утворюється при наявності надлишку інсуліну. Він слабо розчинний, осідає на стінках судин і формує атеросклеротичні бляшки.
- Тригліцериди перевищують 1,7 ммоль / л. Це ефірні жирні кислоти, які організм використовує для транспортування жирів. Вони потрапляють в венозну систему з тканини - при ожирінні концентрація даного показника підвищується.
- Рівень глюкози в крові натще вище 6,1 ммоль / л. Це говорить про те, що організм не в змозі засвоїти глюкозу, а її рівень залишається високим навіть після тривалого голодування.
- Інсулін перевищує 6,5 ммоль / л. При високому рівні даного гормону можна говорити про нечутливості тканин до інсуліну. При підвищенні вироблення гормону організм намагається впливати на рецептори клітин для засвоєння глюкози.
- Лептин підвищений до рівня 15-20 нг / мл. Цей гормон виробляється жировою тканиною і викликає інсулінорезистентність. Чим більше ожиріння, тим концентрація цього гормону буде вище
Медикаменти для лікування метаболічного синдрому
Існує ряд ліків, які спрямовані на зняття симптомів тих патологій, які спостерігаються при метаболічному синдромі.
При порушенні ліпідного обміну застосовуються перераховані нижче.
Гіполіпідемічні препарати (статини і фібрати)
Необхідні для зниження внутрішньоклітинного синтезу холестерину. Видаляють "поганий" холестерин з кровотоку, знижують рівень сечової кислоти:
- Розувастатин. Приймати до 10 мг препарату один раз на добу.
- Фенофибрат. Препарат приймають 2 рази на добу: по дві капсули вранці під час сніданку і одну капсулу під час вечері.
Лікування інсулінорезистентності та контроль рівня цукру в крові
За допомогою препаратів для зниження інсулінорезистентності можна поліпшити надходження глюкози в клітину, при цьому не стимулюючи вироблення інсуліну, уповільнити виробництво жирних кислот, прискорити процеси перетворення глюкози в глікоген. Також подібні препарати покращують зв'язок інсуліну з рецепторами клітин.
Найвідоміший і ефективний препарат - Метформін. Дозування залежить від рівня глюкози в крові - в середньому приймають по 1-4 таблетки на добу. Дозування потрібно розділити на 2-3 прийоми. Метформін вживають після їжі.

Препарати, що підвищують чутливість до інсуліну
Вони уповільнюють всмоктування глюкози з кишечника, знижують вироблення глюкози в печінці, підвищують чутливість до інсуліну. Найчастіше призначають Сиофор і Глюкофаж. Початкова дозування - 500-800 мг 2-3 рази на добу під час їжі. Через 2-3 тижні необхідна корекція дози з урахуванням рівня глюкози в крові.

вітаміни
Альфа-ліпоєва кислота необхідна для нормалізації роботи печінки, поліпшення обміну холестерину. Найбільш відомий препарат - Альфа-ліпон. Приймати по 1 таблетці до 3 разів на добу протягом 4 тижнів.

Препарати для нормалізації обміну речовин і артеріального тиску
Інгібітори ангіотензинперетворюючого ферменту блокують дію речовини, що викликає звуження судин. Полегшують роботу серця, знижують тиск.
До них відносять:
- Каптоприл. Приймають натщесерце 3 рази на добу.
- Еналаприл. 0,01 г один раз на добу незалежно від прийому їжі.
Антагоністи кальцію або блокатори кальцієвих каналів
Такі препарати необхідні для зниження артеріального тиску, зменшення потреби серцевого м'яза в кисні. Можуть надати сечогінний ефект. Зазвичай прописують Фелодипін. Його потрібно приймати раз на добу по 1 таблетці.
лікування ожиріння
Інгібітори всмоктування жиру. Такі препарати знижують активність травних ферментів, регулюють розщеплення і всмоктування жирів у тонкому кишечнику.
Найбільш відомі препарати:
- Ксенікал. Приймають по одній капсулі з кожним основним прийомом їжі або не пізніше ніж через годину після їжі.
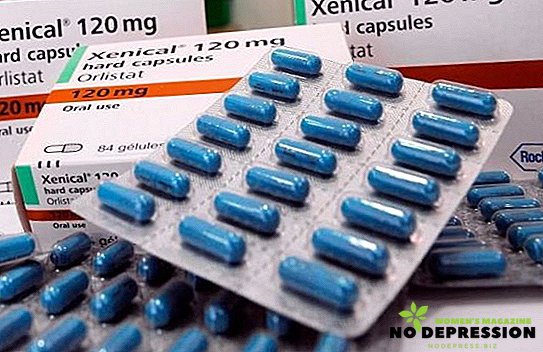
- Орлістат. Приймати по 120 мг під час прийому їжі тричі на добу.
Препарати, що впливають на центральну нервову систему, що пригнічують апетит
З їх допомогою можна моделювати харчова поведінка, зменшувати потребу в їжі, знижувати апетит. Найвідомішим препаратом є Флуоксетин. Антидепресант призначають до 3 таблеток на добу після їжі.
При цьому подібні препарати не можна застосовувати при наявності зайвої ваги, оскільки вони знижують чутливість тканин до інсуліну. Якщо ж їх призначають, повинен бути 100% контроль лікуючого фахівця.
Важливість коригування способу життя при лікуванні МС
Щоб лікування даної патології принесло позитивний результат, важливо на 100% змінити свій спосіб життя і культуру харчування. Регулярні заняття фізкультурою і низкоуглеводная дієта - ефективне поєднання, яке допоможе прискорити обмін речовин і збільшити сприйнятливість клітин до інсуліну.
Фізична активність
Регулярні заняття лікувальною фізкультурою сприяють ефективному спалюванню запасів жиру, прискоренню обмінних процесів, підвищення сприйнятливості до інсуліну всіх тканин, органів, вироблення великої кількості ендорфінів (гормонів щастя, які покращують настрій і допомагають контролювати апетит).
Займаючись спортом, дотримуйтеся декількох простих правил, які дозволять максимально ефективно справлятися з проблемами ожиріння:
- Тренування повинні бути на регулярній основі. Займаючись спортом, пам'ятайте про самодисципліну, оскільки від правильно підходу до фізичних навантажень залежить ваше здоров'я. Проводьте тренування 6 днів на тиждень по годині. Також заняття повинні приносити задоволення - займатися спортом через силу не рекомендовано. З цієї причини необхідно підібрати підходящу саме вам тренування.
- При виборі виду спорту враховуйте свій вік, фізичні можливості. К примеру, человеку старше 50 лет лучше отдать предпочтение пешим прогулкам, скандинавской ходьбе. А вот молодым людям можно бегать трусцой. Для любого возраста идеально подойдут плавание в бассейне, катание на велосипеде. Также перечисленные виды спорта благотворно влияют на работу сердечно-сосудистой системы.
- Учитывайте и противопоказания по состоянию здоровья. Так, врачи рекомендуют временно отказаться от физической активности при наличии белка в крови, высоком артериальном давлении.
 Наиболее эффективны в борьбе с ожирением силовые и кардионагрузки, особенно если их регулярно чередовать. Анаэробные, то есть силовые упражнение, выполняются в быстром темпе, во время занятий приходится прилагать значительные усилия.
Наиболее эффективны в борьбе с ожирением силовые и кардионагрузки, особенно если их регулярно чередовать. Анаэробные, то есть силовые упражнение, выполняются в быстром темпе, во время занятий приходится прилагать значительные усилия.
Такие нагрузки хорошо подходят молодым людям, но противопоказаны тем, кто имеет проблемы с сердечно-сосудистой системой. В первое время продолжительность таких тренировок не должна превышать 15 минут в день, но с каждой последующей неделей можно увеличить продолжительность на 5-10 минут.
Аэробные упражнения, или кардиотренировки, выполняются с меньшей нагрузкой и интенсивностью. Но зато они улучшают работу легких и сердца, также подобные занятия способствуют сжиганию подкожного жира. К таким тренировкам относят танцы, занятия на беговой дорожке, велотренажере. Продолжение кардиотренировок в самом начале не должно превышать 15 минут, с течением времени их можно увеличивать.
Основы правильного питания
Низкоуглеводная диета - важный элемент при лечении МС. Современные диетологи не одобряют ни голодания, ни низкокалорийные диеты, ведь результат подобных методов недолговечен, также они имеют немало побочных эффектов.
Что касается низкоуглеводной диеты, то огромное количество разрешенных продуктов позволит сделать диетические блюда вкусными, а борьбу с ожирением - полезной и легкой. В идеале такая культура питания должна стать пожизненной, при этом с организмом произойдут положительные изменения: иммунитет повысится, нормализуется микрофлора кишечника.
Во избежание чувства голода нужно питаться небольшими порциями - около 5 раз в сутки, при этом организму нужно получать не менее 1600 калорий ежедневно. При низкоуглеводной диете объём потребляемых углеводов должен составлять не более 50% от всего рациона, причем необходимо заменить простые углеводы на сложные.
Также рекомендовано отказаться от соли, при этом иногда можно включать в свой рацион квашеную капусту, слабосоленую сельдь, малосольные огурцы. Для избавления от "плохого" холестерина на 1 порцию мяса должно приходиться 2 порции овощных блюд.
К разрешенным блюдам относят:
- Продукты из белковой группы. Это мясо нежирных сортов, яйца вареные, нежирные кисломолочные и молочные продукты, нежирный твердый сыр, запечённая морская рыба, овощи и фрукты. При этом последние можно употреблять в любом виде: в сыром, вареном, запеченном и т.д. Если говорить про ягоды, то лучше отдавать предпочтение несладким вариантам.
- Продукты углеводной группы. К ним относят перловку, гречку, рисовую крупу, хлеб с отрубями.
А вот следующие продукты запрещены при лечении МС:
- жирные сорта мяса;
- копчёные и консервированные продукты;
- жирные молочные продукты;
- сдобнвя выпечка;
- овсяная и манная крупа;
- маргарин и прочий жир, который используется в кулинарии;
- бананы, виноград, финики;
- сладкая газировка, соки с добавлением сахара.


 у клітин недостатньо рецепторів, які відповідає за зв'язок з інсуліном;
у клітин недостатньо рецепторів, які відповідає за зв'язок з інсуліном; Поганий настрій при голоді. Через низький надходження глюкози в клітинах головного мозку може з'явитися дратівливість, напади агресії.
Поганий настрій при голоді. Через низький надходження глюкози в клітинах головного мозку може з'явитися дратівливість, напади агресії.