Хронічний панкреатит - прогресуюча патологія підшлункової залози, що має запальний характер. У період загострень може з'являтися біль в області підребер'я, нудота, блювота, здуття живота, жовтушність шкіри. При відсутності належного лікування це захворювання може призвести до серйозних ускладнень, включаючи летальний результат.
Що таке хронічний панкреатит
Хронічний панкреатит представляє собою запальне захворювання підшлункової залози тривалого перебігу, характеризується поступовими патологічними змінами клітинної структури органу і розвитком функціональної недостатності.
При прогресуванні хвороби в залозі зменшується секреція ферментів, через що погіршується кровообіг органу, розростаються сполучні тканини, що призводить до формування рубців.
Зазвичай це захворювання виникає при тривалому вживанні алкоголю. У чоловіків патологія може розвинутися при споживанні алкоголю протягом хворий 15 років, у жінок швидше - через 10-12 років.
причини розвитку
Основний механізм розвитку захворювання полягає в підвищенні тиску в протоках підшлункової, застій шлункового соку. Це стає причиною порушення структури проток, через що ферменти жовчної залози починають проникати у власну тканину, що і призводить до розвитку запального процесу. Цей процес може зайняти близько 15 років.
До основних причин розвитку цієї патології відносять наявність:
- холециститу, гастриту;
- виразки шлунка;
- інфекційного ураження (наприклад, вірусного гепатиту, паротиту);
- алкогольної залежності;
- атеросклеротичної хвороби;
- паразитів (глистів).
Стадії розвитку захворювання:
| стадія патологія | опис |
|---|---|
| Легка | У цей період починають мучити перші ознаки, причому тривалість цієї стадії може розтягнутися на 2-3 роки. При наявності провокуючих чинників захворювання може швидко розвиватися. У рік може спостерігатися близько 1-2 загострень. |
| Середня | На цій стадії з'являються симптоми ендокринної недостатності. У цей період хворі мало їдять, постійно скаржаться на біль в животі. Спостерігається в рік до 4 загострень, причому протікають вони в більш важкій формі. Спостерігається зменшення маси тіла. |
| важка | На цій стадії спостерігаються регулярні і тривалі напади з інтенсивними і яскраво вираженими симптомами. Вага знижується, може початися діарея. Додатково можуть виникнути такі ускладнення, як цукровий діабет або стеноз кишок. |
симптоматика захворювання
Найчастіше початкові зміни в тканинах проходять практично безсимптомно або вони слабо виражені. А ось при виникненні перших загострень можна говорити про те, що патологічні порушення вже досить значні.
До основних ознак цього захворювання можна віднести:
 Больовий синдром різної інтенсивності. Найчастіше біль локалізується в лівому підребер'ї.
Больовий синдром різної інтенсивності. Найчастіше біль локалізується в лівому підребер'ї.- Диспепсичні розлади, які супроводжуються нудотою, блювотою, відчуттям важкості в шлунку, неприємним смаком. У великої кількості хворих виникає відраза до жирної їжі або відсутній апетит.
- Протягом багатьох років людина може скаржитися на больові симптоми, які турбують його протягом 15-30 хвилин після їди. Відчуття дискомфорту може не проходити протягом 5 діб. Локалізується біль вгорі живота, іноді больові відчуття можуть відчуватися біля серця або поперекового відділу.
- Шкіра жовтіє, причому жовтизна може проходити з часом.
Внаслідок браку ферментів в підшлунковій порушується процес розщеплення складних молекул споживаної їжі, які засвоюються в кишечнику. Через це при панкреатиті навіть при посиленому харчуванні може швидко знижуватися вага, буде спостерігатися нестача вітамінів, сухість шкіри.
Якщо говорити про хронічну форму захворювання, то в цей період біль настає через:
- проблем з відтоком панкреатичної рідини;
- ішемії підшлункової залози;
- деформації нервових закінчень;
- запального процесу;
- здавлювання знаходяться поруч органів.
З розвитком захворювання частота загострень збільшується. Хронічне запалення підшлункової може стати причиною пошкодження самої залози або поруч розташованих тканин.
Загострення при патології
Загострення захворювання може бути викликано двома причинами:
- прийомом великої кількості алкогольних напоїв;
- порушенням роботи жовчовивідних шляхів.
Також є й інші причини, які хоч і мають менше значення, але можуть істотно підвищити частоту виникнення загострень:
- переїдання;
- зайва вага;
- споживання великої кількості жирної їжі;
- прийом ліків;
- інфекційні захворювання;
- регулярні стреси.

У більшості випадків ознаки загострень проявляються у вигляді сильного болю, який локалізується під ребрами і віддає в спину. У деяких випадках біль віддає в бік, в грудну клітку.
До характерних ознак загострення можна віднести:
- сильні болі в черевній порожнині, яка посилюється після прийому їжі;
- часті напади діареї;
- відчуття гіркоти у роті;
- блювоту, яку важко придушити за допомогою ліків;
- втрату апетиту;
- поява білого нальоту.
ускладнення
Якщо вчасно не вилікувати панкреатит, це може стати причиною розвитку таких ускладнень, як:
- панкреатичний асцит;
- цукровий діабет;
- абсцес;
- запальні процеси в вивідних протоках;
- портальна гіпертензія;
- кровотечі в області шлунково-кишкового тракту;
- поява новоутворень.
Як проходить діагностика
Лікуванням даного захворювання може займатися терапевт або гастроентеролог, при наявності ендокринної недостатності потрібно отримати консультацію ендокринолога. Якщо були пошкоджені або здавлені сусідні органи, слід звернутися до хірурга.
Діагноз буде поставлений тільки після проведення всіх досліджень:
- аналіз на вміст еластази в урине;
- аналіз на виявлення свеатореі;
- тести на стимуляцію заліза;
- УЗД;
- КТ;
- аналіз на глюкозу.

Лікування хронічного панкреатиту
Головні цілі терапії наступні:
- усунення болю;
- забезпечення спокою підшлункової залози;
- зниження секреторної активності залози;
- заповнення дефіциту панкреатичних ферментів;
- при необхідності корекція порушеного обміну вуглеводів.
Краще лікування - комплексне, що включає різні методи терапії.
медикаментозні препарати
При даній патології зазвичай призначають:
- Ферментосодержащіе препарати, які спрямовані на зменшення навантаження на орган, прискорення регенерації тканини. Травні ферменти допоможуть полегшити процес травлення, засвоєння продуктів, роботу шлунково-кишкового тракту. В результаті їх регулярного прийому з'являється апетит, зникає нудота. Найбільш популярні препарати цієї групи: Креон, Панкреатин.

- Антацидні препарати, спрямовані на зниження кислотності. За принципом дії діляться на всмоктуються, які обволікають шлунок (наприклад, Алмагель), і всмоктуються - Ренні. Всмоктуються засоби сприяють швидшому полегшення, але при цьому ефект нетривалий. А не всмоктуються хоч і починають діяти через деякий час, але зате мають більш тривалим ефектом.
- Анальгетики, які допомагають знизити біль при загостренні. При появі спазмів прописують спазмолітики, наприклад Папаверин або Но-шпу.
- Антисекреторні препарати прописують для нейтралізації дії кислоти. Найбільш відомий препарат цієї групи - Омепразол.
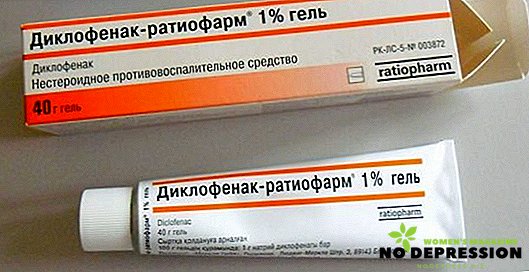
- Для зниження болю і зменшення запалення прописують протизапальні препарати, наприклад, добре справляється Диклофенак.
- У періоди загострення для зменшення активного виділення залози прописують такі препарати, як Сандостатин або Октреотід. Вони також ефективні при вираженому больовому синдромі, коли не допомагають спазмолітики.
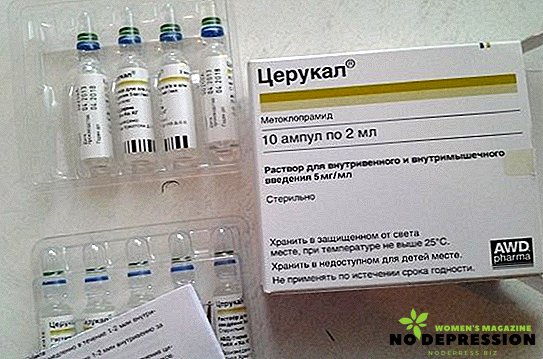
- Щоб придушити почуття нудоти або блювоти в період загострення хронічного панкреатиту, потрібно приймати прокинетики, наприклад Церукал.
Терапія при загостренні
Лікування при сильному загостренні складається з дотримання постільного режиму, правильної дієти, прийому ліків, але тільки в лікарні, оскільки в такі періоди існує загроза для пацієнта. При загостренні захворювання потрібно викликати швидку допомогу, до приїзду бригади покласти на область живота лід, забезпечити повний спокій і голод.
Найчастіше тривалість хронічного нападу не перевищує 7 діб.
В якості допоміжних препаратів для купірування больових відчуттів використовують:
- ферменти, наприклад Креон;
- спазмолітики: Дротаверин;
- інгібітори протонного насоса: Лансопразол.

Щоб розвантажити підшлункову залозу, потрібно:
- повністю виключити куріння і алкоголь;
- притримуватися дієти;
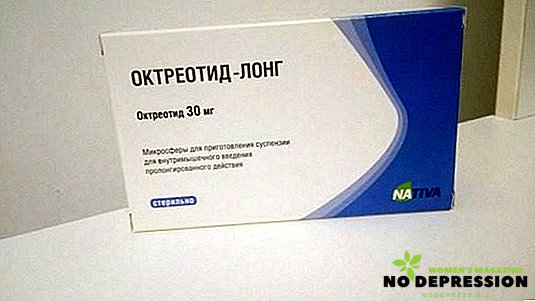
- приймати препарат Октреотід.
Хірургічне втручання
Операції при хронічному панкреатиті проводять в таких випадках, як:
- сфинктеротомия при закупорці сфінктера;
- віссеченіе каменів в протоках підшлункової;
- повна або часткова панкректомія;
- освіту і розтин гнійних вогнищ;
- резекція шлунка.
Народні засоби
Існує чимало народних методів лікування даного захворювання. Нижче представлені найбільш ефективні.
Для приготування корисного відвару потрібні такі інгредієнти:
- 10 г ромашки лікарської;
- 30 г кропу;
- 20 г глоду червоного;
- 20 г безсмертника;
- 30 г м'яти.
 Всі трави подрібнюємо, перемішуємо, беремо 2 ст.л. збору, заливаємо 0,5 л гарячої води і залишаємо настоюватися в термосі приблизно на 3-4 години. Приймати потрібно по 100 мл відвару через годину після прийому їжі. Засіб має спазмолітичну, антимікробну, жовчогінну дію.
Всі трави подрібнюємо, перемішуємо, беремо 2 ст.л. збору, заливаємо 0,5 л гарячої води і залишаємо настоюватися в термосі приблизно на 3-4 години. Приймати потрібно по 100 мл відвару через годину після прийому їжі. Засіб має спазмолітичну, антимікробну, жовчогінну дію.
Ще один ефективний засіб складається з 50 г кореня кульбаби і лепехи і 25 г чебрецю, коренів кропиви, шишок хмелю.
Все перемелює в кавомолці, змішуємо 5 ст.л. збору з 200 г меду. Приймати потрібно по 2 ч.л. два рази на добу протягом місяця.
Дієта і особливості харчування
Харчуванню потрібно приділяти особливу увагу, оскільки правильна дієта може полегшити стан пацієнта. Це дуже важливо, оскільки кожен напад загострення викликає заміщення здорової тканини фібріозно, що в підсумку призводить до розвитку недостатності залози.
При хронічному панкреатиті бажано дотримуватися дієти №5. В цьому випадку в раціон потрібно ввести більше білкової їжі, а ось вуглеводи або жири потрібно намагатися повністю виключити. Також при такій дієті слід відмовитися від жирного м'яса, рослинної їжі.
Харчування має бути дробовим, невеликими порціями по 5-6 разів на добу. Щоб виключити ймовірність рецидивів, слід повністю відмовитися від алкоголю.
Інші рекомендації:
- нові продукти потрібно вводити в раціон невеликими дозами, при захворюваннях від них слід відмовитися до нормалізації роботи підшлункової;
- бажано ретельно пережовувати їжу навіть в тому випадку, якщо їдете суп-пюре.
Незважаючи на деякі обмеження, дієта №5 при даній патології досить різноманітна:
 нежирне м'ясо і птиця;
нежирне м'ясо і птиця;- нежирна відварна риба;
- вегетаріанські супи;
- протерті відварені овочі;
- омлети;
- нежирні молочні продукти: сир, сметана, вершки в помірній кількості;
- печиво без цукру, сухарі з білого хліба;
- каші (на воді або на воді і молоці в рівних пропорціях);
- чорний чай з лимоном, компоти;
- запечені яблука, протерті ягоди;
- відварні макарони.
А ось смажені страви, м'ясні та грибні бульйони при такій дієті заборонені.
У період ремісії перелік продуктів розширюється: можна включати сирі овочі і фрукти, додаючи їх в каші, салати; сухофрукти; крупи; НЕ протерті супи. Також в якості профілактики потрібно пити мінеральну воду (наприклад, Боржомі, Єсентуки №4) протягом місяця.
Прийом мінералки в цей період обумовлений тим, що вона:
- запобігає застійні процеси як в самій підшлунковій, так і в її протоках;
- знижує ризик появи запалення;
- нормалізує роботу шлунково-кишкового тракту.
профілактичні заходи
Профілактика розвитку хронічного панкреатиту включає:
- відмова від куріння і вживання алкоголю;
- дотримання дієти;
- регулярне проходження профілактичних оглядів у вузьких фахівців.
Крім того, при появі перших ознак патології потрібно терміново звертатися до лікаря, не займаючись самолікуванням.


 Больовий синдром різної інтенсивності. Найчастіше біль локалізується в лівому підребер'ї.
Больовий синдром різної інтенсивності. Найчастіше біль локалізується в лівому підребер'ї.





 нежирне м'ясо і птиця;
нежирне м'ясо і птиця;